糖尿病
 糖尿病とは、血液中のブドウ糖の量(血糖値)が増え過ぎる結果、全身の血管にダメージを与えてしまう病気のことです。通常は膵臓で分泌されるインスリンというホルモンが血糖値を適切にコントロールしていますが、糖尿病になると、インスリンでコントロールできないレベルまで血糖値が上昇します。糖尿病の初期段階では自覚症状が乏しいため、通常診断は血液検査を用いて行い、血糖値とHbA1c(ヘモグロビンエーワンシー)値という項目で評価します。HbA1c値は過去2か月間における血糖の推移の平均をみていますので、診断時と治療後の改善の程度を評価する指標としても用いられます。糖尿病の病名からは尿に甘い糖が出るというイメージを持たれている方が多いかもしれませんが、尿の検査のみでは診断できません。健康診断や人間ドックなどで糖尿病の値の異常を指摘されたら、お気軽にご相談ください。なお、自覚症状が現れる頃には病状が悪化してからのことが多いため、喉の異常な渇き、疲れやすい、多尿、体重減少などの症状が現れた場合はお早めにご相談ください。
糖尿病とは、血液中のブドウ糖の量(血糖値)が増え過ぎる結果、全身の血管にダメージを与えてしまう病気のことです。通常は膵臓で分泌されるインスリンというホルモンが血糖値を適切にコントロールしていますが、糖尿病になると、インスリンでコントロールできないレベルまで血糖値が上昇します。糖尿病の初期段階では自覚症状が乏しいため、通常診断は血液検査を用いて行い、血糖値とHbA1c(ヘモグロビンエーワンシー)値という項目で評価します。HbA1c値は過去2か月間における血糖の推移の平均をみていますので、診断時と治療後の改善の程度を評価する指標としても用いられます。糖尿病の病名からは尿に甘い糖が出るというイメージを持たれている方が多いかもしれませんが、尿の検査のみでは診断できません。健康診断や人間ドックなどで糖尿病の値の異常を指摘されたら、お気軽にご相談ください。なお、自覚症状が現れる頃には病状が悪化してからのことが多いため、喉の異常な渇き、疲れやすい、多尿、体重減少などの症状が現れた場合はお早めにご相談ください。
糖尿病の合併症
糖尿病では、血液中の過剰な糖が”全身の血管”にダメージを与えることで、様々な合併症を発症します。長期的な経過で引き起こされる三大合併症として、失明のリスクがある「糖尿病網膜症」、不整脈、立ちくらみ、手足の感覚障害など様々な症状を引き起こす「糖尿病神経障害」、末期腎不全のため人工透析に至ることもある「糖尿病性腎症」が挙げられます。さらに、睡眠時無呼吸症候群、ED、脳梗塞、心筋梗塞、認知症、下肢切断に至ることがある足壊疽(あしえそ)などを合併するため、注意が必要です。また、糖尿病は大腸がんなどの様々な悪性腫瘍が見つかることもあります。短時間で急激な経過をたどる病態として、ケトアシドーシスと呼ばれる重篤な合併症があります。著明な高血糖に伴い、血液が酸性に変化し、放置すると生命の危険に陥る場合があります。歯周病の合併もよく知られており、デンタルケアも大切です。
適切な治療により糖尿病をよい状態にコントロールすることは、可能な限り糖尿病の合併症を防ぐことにつながります。
生活習慣病としての糖尿病
糖尿病には、1型糖尿病と2型糖尿病の2種類があります。1型糖尿病は、生活習慣病ではなく自己免疫によって起こる病気で、若年者に多く、急激に症状が現れやすいという特徴があります。一方で、2型糖尿病は、高カロリー食や間食など食生活の偏り、暴飲暴食、運動不足など生活習慣の乱れが発症の原因となる生活習慣病です。糖尿病の患者さんのうち95%以上がこの2型糖尿病に該当すると言われています。
糖尿病の治療
糖尿病治療の基本は、食事療法、内服治療、運動療法です。これらを組み合わせても改善が乏しい場合は注射による治療を併用します。年齢、普段の身体活動量、生活様式などを考慮しながら治療目標を定めます。高血糖の状態が長い間続くと、様々な合併症を引き起こす危険性があります。できる限り合併症の発生や悪化を防ぐことは治療の大切な目標の1つでもあります。
食事療法
食事療法の基本は、①食事の偏りを軌道修正すること、②栄養バランスのとれた食生活を心がけていくこと、です。
糖尿病になってもおいしい食事を食べることはできます。ただし、血糖によろしくない食事の癖は軌道修正を行うとよいでしょう。
1つ目の重要なポイントは、食事の偏りの軌道修正です。
- 1日1食など極端に1日の食事回数が少ないケース
- 炭水化物を完全に抜くなどの極端なダイエット
- 1日3食以外でほぼ毎日何らかの間食をとる習慣
- ジュース(スポーツ飲料も含みます)や糖入りコーヒーなどの清涼飲料水の常飲・多飲(ペットボトル症候群)
- 油っこい食べ物を毎日多くとる習慣がある
- 食事は満腹になるまで食べないと満足できない
- 早食い(1食あたり10分未満)
- お酒を毎日たくさん飲む
いずれかに該当する方は、まず食生活の軌道修正をご提案しています。できそうなことから1つずつ、よく話し合いながら、修正点、着地点を一緒に探っていきましょう。
糖尿病になっても、適度な炭水化物の摂取は大切であり、1日の摂取総カロリーにおける50~60%程度が適切とされています。
1食分から炭水化物を完全に抜いてしまうと、脳への必須エネルギーである糖分が補充されないため、集中力が落ちたり、体がだるくなったり、極端な空腹感で精神的にイライラしたりすることもあるため、お勧めしません。
一度にたくさんの食事をとってしまうと、消化管から血糖が一気に吸収されてしまうため、高血糖になりやすく、血糖を抑えるインスリンを分泌する膵臓が疲弊してしまいます。
1日3食以外に間食をとってしまうと、その都度、血糖値は上昇してしまい、頻繁にインスリンが分泌されるため、これも膵臓が疲弊してしまう要因となります。
満腹感が得られるまで食べ続ける習慣がある方は、食事量のコントロールが難しくなってしまいがちです。まだ少し食べる余裕がある程度で食べ終えること、すなわち腹8分目が望ましいです。満腹感が得られにくいことが心配な方は、食物繊維を多くとることで、物足りなさをある程度補うような工夫を行うとよいでしょう。
早食いの習慣がある方は、よく噛んで、1食あたり20~30分かけて食べることが血糖の急激な上昇を抑えるため望ましいです。
ストレスが溜まると、ついたくさん食べ過ぎてしまうという方は、ストレスの対処法について話し合い、他のストレス解消法を検討しましょう。ストレスを解消するとは、(たとえ一時的であっても)いかにストレスを忘れるかであり、気持ちを次に切り替える手段とも言えますので、生きていくうえで必要なことです。ただし健康をあまり害さない程度の方法が良いでしょう。
2つ目の重要なポイントは、栄養バランスのとれた食生活を心がけていくことです。
当院では、身長と日常生活の活動性から計算される理想体重および推奨1日摂取カロリーをもとに、(必要に応じて)食品交換表を用いて1人1人に合った食事指導を実施しています。炭水化物、タンパク質、脂質、食物繊維、ミネラル、ビタミン類など様々な栄養素をバランスよく取り入れることは、健康な体を保つことに役立ちます。
いつも同じメニューの食事にパターン化されていませんか?
大人になると、無意識に好きな食べ物だけを選ぶ傾向が高まります。好きな食べ物が健康に良いものであればよいですが、健康に良くないものだったら・・・健康に良さそうな普段食べないレシピや旬の食材をあえて選ぶことは、新たな食の楽しみとして興味深い発見となるでしょう。
極端に摂り過ぎること、逆に摂らなさ過ぎることが、病気を引き起こす誘因となります。適度な加減が大切です。
繰り返しますが、糖尿病になってもおいしいものを食べることができます。
ただし、食事の偏りは軌道修正し、栄養バランスの取れた食生活を心がけるとよいでしょう。
薬物治療
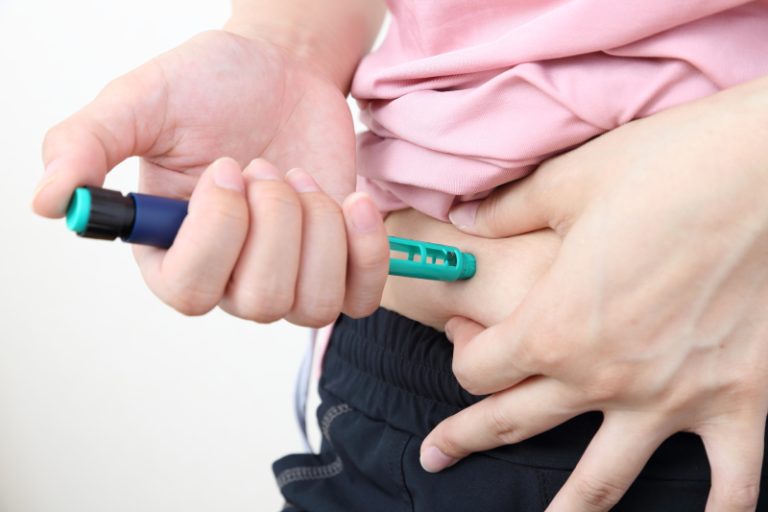 基本は内服治療になります。1日1回1錠の飲み薬を1種類からスタートし、維持量として1~2種類のお薬を服用することでコントロール良好となる場合が多いです。最近のお薬は低血糖などの副作用頻度はかなり減少し、適切に服用することで安全に治療が受けられるようになりました。それでもさらに血糖の改善が必要な場合は、複数の飲み薬を組み合わせて治療を行う場合や、食欲を抑える作用があるGLP-1受容体作動薬という注射製剤を用いる場合もあります。こちらの注射製剤は週1回の自己注射(ご自身でお腹などに皮下注射を行います)となります。糖尿病が進行し、膵臓のインスリン分泌能が著しく低下している場合は、インスリン注射が必要となります。当院では、頻回のインスリン注射を必要とするケースは専門の医療機関をご紹介しています。
基本は内服治療になります。1日1回1錠の飲み薬を1種類からスタートし、維持量として1~2種類のお薬を服用することでコントロール良好となる場合が多いです。最近のお薬は低血糖などの副作用頻度はかなり減少し、適切に服用することで安全に治療が受けられるようになりました。それでもさらに血糖の改善が必要な場合は、複数の飲み薬を組み合わせて治療を行う場合や、食欲を抑える作用があるGLP-1受容体作動薬という注射製剤を用いる場合もあります。こちらの注射製剤は週1回の自己注射(ご自身でお腹などに皮下注射を行います)となります。糖尿病が進行し、膵臓のインスリン分泌能が著しく低下している場合は、インスリン注射が必要となります。当院では、頻回のインスリン注射を必要とするケースは専門の医療機関をご紹介しています。
運動療法
 糖尿病治療に有効な運動として、有酸素運動(ランニング、サイクリング、水泳など)と筋力トレーニングが挙げられます。有酸素運動によって筋肉への血流が増えると、インスリンが働きやすくなり、血糖値が低下します。また、筋力トレーニングによって筋肉量が増えることも、インスリンの効果を高めるというメリットがあります。スポーツなどの運動習慣が元々ある方は問題ありませんが、運動習慣がない方は、まずは散歩や体操・ストレッチを行うことから始めましょう。体を動かすことにより、気持ちの切り替えなど心身ともにリフレッシュできる点や生活リズムを整える点においても役立つ可能性があります。
糖尿病治療に有効な運動として、有酸素運動(ランニング、サイクリング、水泳など)と筋力トレーニングが挙げられます。有酸素運動によって筋肉への血流が増えると、インスリンが働きやすくなり、血糖値が低下します。また、筋力トレーニングによって筋肉量が増えることも、インスリンの効果を高めるというメリットがあります。スポーツなどの運動習慣が元々ある方は問題ありませんが、運動習慣がない方は、まずは散歩や体操・ストレッチを行うことから始めましょう。体を動かすことにより、気持ちの切り替えなど心身ともにリフレッシュできる点や生活リズムを整える点においても役立つ可能性があります。
運動することにあたり注意点が2つあります。運動後に食欲が増して食べ過ぎないことです。あとは脱水にならないよう適度な水分の補給は大切ですが、糖分が含まれているスポーツ飲料による補給は控えた方が無難です。
最後に、運動療法を長く続けるコツは”適度に、適当に続ける”です。気分が乗らない日や体調がよくない日は無理をせず休むこと、ケガをしないこと、あとは体を動かすのを楽しむことです。
これらの食事療法、薬物治療、運動療法による治療をうまく組み合わせ、適切なHbA1c値まで改善し、よい状態を維持します。目指すべくは糖尿病になっても合併症をできる限り回避し、日常生活を支障なく送ることができる、です。軽度かつ初期の糖尿病で条件がよければ最終的にお薬を中止できる方もおられます。生活習慣は、自ら行動しようとする意志で変わります。1人1人の状況を踏まえつつ、ご自身が取り組みやすい方法で改善できるようにサポートいたしますので、一緒に取り組んでいきましょう。






